O Brasil caminha para um paradoxo que pode redefinir o futuro da medicina, do SUS e das carreiras médicas nas próximas décadas: em menos de dez anos, o país poderá ter proporcionalmente mais médicos por habitante do que a Alemanha possui atualmente. O dado, por si só, parece indicar avanço civilizatório. Mas especialistas alertam que a realidade pode ser bem menos otimista.
Segundo a edição 2025 da pesquisa Demografia Médica no Brasil, produzida pela Faculdade de Medicina da USP (FMUSP), Associação Médica Brasileira (AMB) e Ministério da Saúde, o país deve alcançar cerca de 5,2 médicos por mil habitantes até 2035. Hoje, a Alemanha registra aproximadamente 4,7 médicos por mil habitantes.
O problema é que densidade médica elevada não garante, automaticamente, acesso à saúde, qualidade assistencial ou valorização profissional.
A discussão já começa a ganhar força entre pesquisadores da saúde pública, entidades médicas e especialistas em planejamento estatal: o Brasil está expandindo rapidamente sua força de trabalho médica sem construir, na mesma velocidade, os mecanismos de coordenação, financiamento e distribuição necessários para absorver esse crescimento.
Em 2000, o Brasil possuía cerca de 205 mil médicos e uma razão de 1,18 profissional por mil habitantes. Em 2025, o número já ultrapassa 590 mil médicos, chegando próximo de 3 profissionais por mil habitantes. Mantida a curva atual, o país poderá ultrapassar 1,1 milhão de médicos em 2035.
Parte dessa transformação está diretamente relacionada às políticas públicas implementadas após a década de 2010, especialmente o Programa Mais Médicos, criado em 2013 durante o governo Dilma Rousseff.
O programa teve como principal objetivo reduzir vazios assistenciais históricos em municípios do interior, periferias urbanas, regiões amazônicas e territórios indígenas. Para isso, combinou contratação emergencial de profissionais — incluindo médicos estrangeiros — com expansão de vagas em cursos de Medicina e programas de residência médica.
Na prática, o Mais Médicos alterou profundamente a lógica de distribuição da força de trabalho médica no país. Estudos mostram que houve ampliação significativa da presença de profissionais em municípios anteriormente desassistidos, especialmente na atenção primária.
Ao mesmo tempo, o programa também acelerou debates sobre expansão da formação médica, abertura de novos cursos e interiorização do ensino superior em saúde.
Dados reunidos pela FMUSP mostram que o Brasil já possui quase 500 cursos médicos autorizados — número muito superior ao de diversos países europeus. Nos últimos anos, dezenas de novos cursos foram aprovados pelo Ministério da Educação, ampliando milhares de vagas anuais.
A questão central, porém, não está apenas na quantidade.
Pesquisadores apontam que o país enfrenta uma combinação delicada de fatores: crescimento desordenado da formação, concentração regional de profissionais, insuficiência de residências médicas, precarização do trabalho e subfinanciamento crônico do sistema público de saúde.
Hoje, a maior parte dos médicos continua concentrada nos grandes centros urbanos. Municípios pequenos e regiões periféricas seguem com déficit histórico de profissionais, mesmo diante do aumento nacional da oferta.
Na prática, isso significa que o Brasil pode simultaneamente formar mais médicos do que nunca e continuar convivendo com vazios assistenciais em centenas de cidades.
A comparação internacional ajuda a entender o tamanho do desafio.
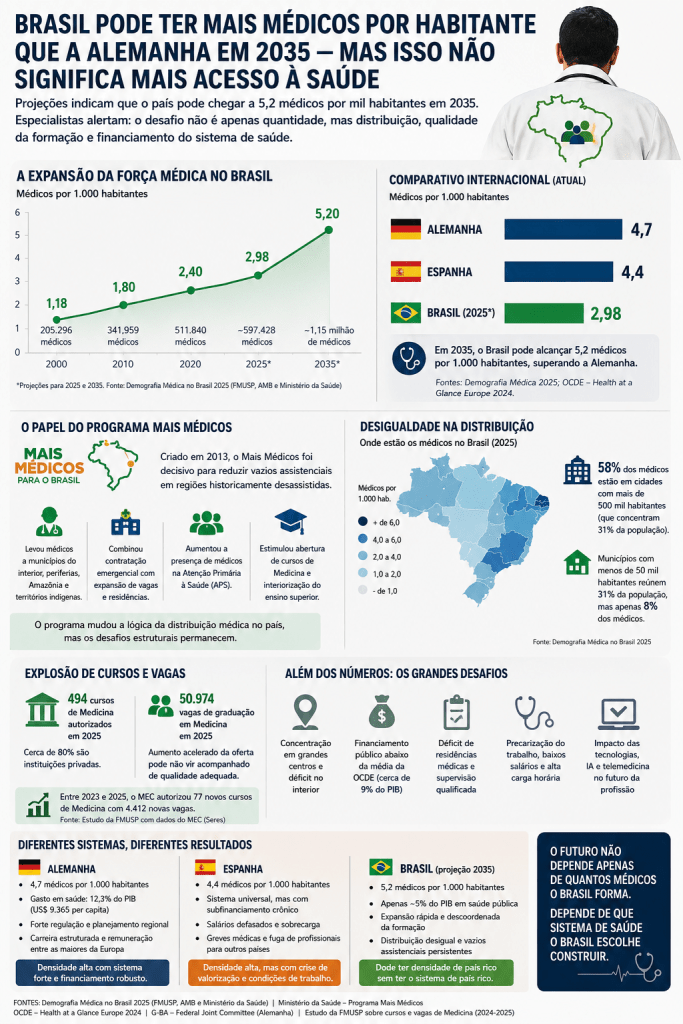
Na Alemanha, a elevada densidade médica opera dentro de um sistema altamente regulado, com forte coordenação estatal e financiamento robusto. O país europeu investe proporcionalmente muito mais em saúde, possui mecanismos rígidos de planejamento regional e mantém estruturas consolidadas de carreira, residência e remuneração.
Já a Espanha oferece um alerta mais próximo da realidade brasileira. Apesar de possuir uma das maiores densidades médicas da Europa, o país enfrenta nos últimos anos greves frequentes, desgaste profissional, fuga de médicos para outros mercados europeus e pressões sobre remuneração e condições de trabalho.
Especialistas observam que o Brasil corre o risco de reproduzir parte desse cenário sem sequer alcançar o nível europeu de financiamento público.
Enquanto países da OCDE investem em média cerca de 9% do PIB em saúde, o gasto público brasileiro permanece significativamente inferior. Além disso, o SUS já opera sob forte pressão orçamentária em diversas regiões.
Outro ponto crítico envolve a qualidade da formação médica. O aumento acelerado de vagas reacendeu debates sobre infraestrutura universitária, hospitais-escola, supervisão prática e capacidade de absorção dos estudantes em programas de residência médica.
Entidades da área afirmam que o país pode enfrentar, nos próximos anos, um fenômeno de “hipercompetição médica”, especialmente em centros urbanos e especialidades já saturadas. Isso tende a alterar profundamente o mercado de trabalho, pressionando honorários, vínculos empregatícios e jornadas.
Ao mesmo tempo, cresce a preocupação sobre como tecnologias digitais, inteligência artificial e telemedicina irão impactar profissões médicas já inseridas em um ambiente de expansão acelerada da oferta.
A próxima década pode marcar uma transformação estrutural da medicina brasileira.
A pergunta deixou de ser apenas quantos médicos o país precisa formar.
Agora, a questão passa a ser: que sistema de saúde o Brasil pretende construir para absorver, distribuir, valorizar e sustentar essa nova geração de profissionais?
Porque ter mais médicos do que a Alemanha, sem ter o financiamento, a coordenação e a infraestrutura da Alemanha, talvez não produza um país mais saudável.
Pode apenas produzir um sistema mais saturado.
Referências
Universidade de São Paulo — SCHEFFER, Mário et al. Demografia Médica no Brasil 2025. FMUSP, Ministério da Saúde e Associação Médica Brasileira, 2025.
Demografia Médica no Brasil 2025
Ministério da Saúde — informações institucionais sobre o Programa Mais Médicos.
Programa Mais Médicos – Ministério da Saúde
Organisation for Economic Co-operation and Development — Health at a Glance Europe 2024.
OECD Health at a Glance Europe 2024
Federal Joint Committee — estrutura regulatória do sistema de saúde alemão.
